€ 5.1417 →
|
$ 4.3965 →
|
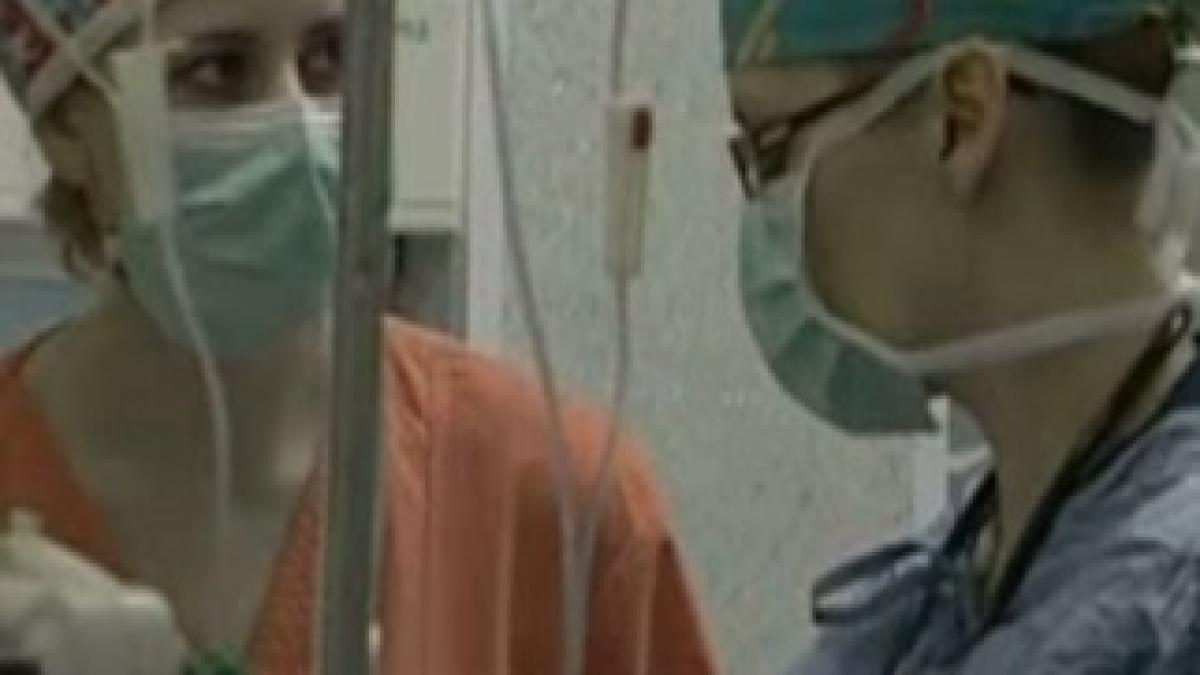
„Mi-am făcut ecografia şi am aflat că am ciroză, ne-a mărturisit dr. Crina Ştefănescu, medic ginecolog. Era în toamna anului 2000. Boala a evoluat timp de şase ani. Ştiam că în final se termină prost“. Care este rata de supravieţuire a celor ce aşteaptă un nou ficat şi cum se poate scăpa de cancerul hepatic, aflaţi în continuare.
În 2000, transplantul, în România, se afla la început. ”M-am dus şi m-am înscris pe lista de aşteptare, îşi aminteşte dr. Ştefănescu. Nu eram încă în fază decompensată, dar ca medic cunoşteam mai multe despre această boală, deci, ştiam riscurile. Asta a fost şansa mea. Dacă nu eram pe listă, nu aş fi prins ziua de azi, recunoaşte medicul, care a devenit, după operaţie, preşedinta Ascociaţiei Transplantaţilor Livertrans.
Video via Realitatea.NET
Crina Ştefănescu ne-a spus ce a ferit-o să cadă în depresie, după ce a aflat că are ciroză. ”M-a ţinut în viaţă ideea că am o a doua şansă, dacă va fi cazul, fiindcă pot să primesc un nou ficat, aici, în România. Nu aveam bani să merg în Occident. Până la urmă, această atitudine a fost cea care m-a salvat. În ciroză, e posibil să fii sănătos dimineaţa, să-ţi fie rău seara şi a doua zi să mori, dacă nu apare un organ compatibil. Circa 45 la sută dintre cei care aşteaptă un transplant mor până să apară un donator compatibil”, ne-a declarat dr. Ştefănescu.
Ar fi posibil ca pacienţii români să plătească din buzunar costurile transplantului, dacă se termină fondurile şi să nu mai trebuiască să aştepte? Profesorul Irinel Popescu, iniţiatorul Programului de Transplant Hepatic, a recunoscut că aceste costuri ar fi la jumătate faţă de occident, dar nu se pune problema fondurilor. ”Nu banii limitează numărul de operaţii, ci lipsa de organe, a spus prof. Popescu. În ţările care au numeroase operaţii de transplant, predomină donarea de la cei aflaţi în moarte cerebrală. Ori, principala problemă este identificarea, menţinerea în viaţă şi recoltarea organelor de la cei cu accidente vasculare cerebrale sau de la cei accidentaţi în trafic. Rata de acceptare a donării, din partea familiei, este mai mare decât media europeană. Situaţia este disperată în cazurile de cancer hepatic, când transplantul ar avea şanse de reuşită, dar trebuie făcut rapid, ca să nu evolueze neoplazia. Aici suntrem nevoiţi să apelăm la un donator viu, dar ar fi utilă creşterea recoltărilor de la cei în moarte cerebrală, care ar creşte şansele de compatibilitate”.
Peste 250 de medici şi asistenţi participă în prezent la un proiect european pentru dezvoltarea unei noi specialităţi, respectiv coordonatorul de transplant. Scopul îl reprezintă tocmai o îmbunătăţire a sistemului de terapie intensivă şi de recoltare a organelor pentru transplant.
Fiți la curent cu ultimele noutăți. Urmăriți DCNews și pe Google News



























































































 Accident Snagov. O mașină ca a lui Mihai costă și peste 100.000 euro. O investiție de 800 de lei i-ar fi putut salva viața
Accident Snagov. O mașină ca a lui Mihai costă și peste 100.000 euro. O investiție de 800 de lei i-ar fi putut salva viața
de Anca Murgoci